¿QUÉ ES LA CANDIDIASIS VULVOVAGINAL RECURRENTE?
Es una infección crónica y recidivante de la vulva y la vagina causada principalmente por Candida albicans. Se considera recurrente cuando ocurren 4 o más episodios de vulvovaginitis candidiásica (VVC) en un año. Esta condición impacta la calidad de vida de muchas mujeres, especialmente en edad fértil, aunque también puede presentarse en la menopausia y otras etapas.

FISIOPATOLOGÍA
La Candida albicans es un hongo comensal del tracto vaginal en muchas mujeres sanas. Sin embargo, bajo ciertas condiciones, puede pasar de su forma levaduriforme a una forma filamentosa (hifas), que es invasiva y patógena.
EPIDEMIOLOGÍA
Candidiasis vulvovaginal es una afección muy frecuente en mujeres adultas, especialmente entre los 20 y 40 años, que es cuando alcanza su mayor incidencia. Se estima que, hacia los 25 años, la mitad de las mujeres habrá experimentado al menos un episodio de VVC. En las mujeres en edad premenopáusica, aproximadamente el 75% ha tenido al menos un episodio, y cerca del 45% ha sufrido dos o más. Además, se calcula que el 5% de las mujeres con VVC desarrollará una forma recurrente (VVCR), afectando en total entre el 5% y 8% de la población femenina adulta.
En la mayoría de casos de VVCR la responsable es la especie Candida albicans (C. albicans), un germen comensal que puede aislarse en la cavidad vaginal de entre un 2% y más de un 40% de las mujeres sanas asintomáticas (portadoras asintomáticas). También puede estar causada por otras especies de cándida no-albicans pero estos hongos son menos habituales. Se han descrito algunos factores de riesgo para la VVCR, como es la presencia de uno o varios de los factores de riesgo habituales (diabetes mal controlada, antibióticos, niveles altos de estrógenos, estrés, esponjas vaginales, diafragmas, DIU…) y la concurrencia de circunstancias que alteren el ecosistema vulvovaginal y/o depriman la respuesta inmune.
FACTORES QUE FAVORECEN ESTA TRANSFORMACIÓN:
- Alteración de la microbiota vaginal (disbiosis)
- Uso de antibióticos prolongados
- Anticonceptivos hormonales (especialmente orales)
- Estrés, inmunosupresión o diabetes mal controlada
- Embarazo o desequilibrios hormonales
- Higiene íntima inadecuada (jabones agresivos, duchas vaginales)
- En casos recurrentes, también se sospechan factores como: Defectos en la inmunidad local, persistencia de biofilms de cándida resistentes a tratamientos
- Estrés oxidativo e inflamación crónica en la mucosa vaginal
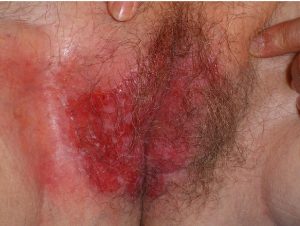
SIGNOS Y SÍNTOMAS

- Prurito vulvar intenso y persistente
- Flujo vaginal blanco, grumoso, sin mal olor
- Ardor vaginal, dispareunia (dolor al tener relaciones)
- Eritema, edema vulvar y fisuras
- Molestias al orinar (disuria externa)
- Pueden aparecer fenómenos de liquenificación, especialmente en labios mayores
DIAGNÓSTICO
La mayoría de pacientes con síntomas de vaginitis pueden ser diagnosticadas de forma correcta en la misma consulta, mediante la medición del pH de la secreción vaginal consiste en la aplicación de una tira de papel medidor de pH en la cara lateral de la vagina. El pH normal en vagina es ácido, entre 4,0 y 4,5, aunque en etapas de bajo nivel estrogénico, se considera normal un pH más cercano a 7. Los valores de pH superior a 4,7 son indicativos de vaginosis bacteriana, tricomoniasis o infección mixta y descartan vulvovaginitis candidiásica. Por el contrario, valores de pH inferiores a 4,5 serán compatibles con la infección candidiásica.
En todos los casos de clínica recurrente será preciso realizar siempre un cultivo de secreción vaginal.
Se realiza una prueba diferenciada como lo es el test de aminas, prueba en la que se añadirá KOH al 10% a la muestra de exudado. Si al preparar la muestra se desprende el olor a pescado característico (test de aminas positivo) será criterio diagnóstico de vaginosis bacteriana y descartará la VVC.
TRATAMIENTO CONVENCIONAL
- Tratamiento agudo (durante el brote): Antimicóticos tópicos (clotrimazol, miconazol, nistatina en óvulos), Fluconazol oral.
- Tratamiento de mantenimiento: Fluconazol 1 vez por semana durante 6 meses (prevención de recaídas), óvulos antimicóticos de forma cíclica.
- Probióticos vaginales y orales: Reposición de Lactobacillus para restaurar microbiota vaginal saludable
- Identificación y control de factores predisponentes: Control de diabetes, suspender antibióticos innecesarios, cambiar anticonceptivos si hay sospecha de relación.
TRATAMIENTOS REGENERATIVOS E INNOVADORES
LÁSER VAGINAL (CO2 fraccionado)
El láser vaginal ayuda en la regeneración del epitelio vaginal: engrosa y fortalece el tejido vaginal, reduciendo la fragilidad y la inflamación crónica que

predisponen a las infecciones recurrentes. Aumenta el colágeno y la elastina: mejora la estructura y elasticidad del canal vaginal, lo que contribuye a un entorno menos favorable para la proliferación de Candida.
Mejora la lubricación natural y el pH vaginal: esto favorece el crecimiento de lactobacilos (flora protectora) y reduce la colonización por hongos. Estimula la microcirculación: aumenta el aporte de oxígeno y nutrientes, favoreciendo la inmunidad local.
Beneficia al reducir episodios recurrentes, mejora los síntomas como ardor, prurito, resequedad y dolor. Fortalece la barrera de la mucosa vaginal, es un procedimiento ambulatorio, no invasivo, sin tiempo de reposo.
PLASMA RICO EN PLAQUETAS (PRP VAGINAL)
El PRP repara la mucosa vaginal alterada, la Candida albicans daña el epitelio vaginal, facilitando las recurrencias. El PRP estimula la regeneración del epitelio, reforzando la barrera mucosa.
Modula el sistema inmune local, ayuda a regular la respuesta inmunitaria, reduciendo la inflamación crónica y fortaleciendo la defensa frente a infecciones fúngicas recurrentes. Restaura el microambiente vaginal, mejora la oxigenación, vascularización y el pH vaginal, favoreciendo el equilibrio de la microbiota local, que es clave para prevenir la colonización por Candida.
Ayuda a la disminución de la frecuencia de recaídas, alivia síntomas crónicos como ardor, picazón y dispareunia, mejora la calidad de vida sexual y funcional. Es un tratamiento natural, seguro y sin efectos secundarios sistémicos.
FOTOMODULACIÓN LED
Tiene un efecto antiinflamatorio, disminuye la producción de citocinas proinflamatorias, reduciendo el enrojecimiento, ardor y prurito típicos de la candidiasis crónica. Estimulación celular y reparación tisular: favorece la regeneración del epitelio vaginal y la restauración de la barrera mucosa, que suele estar alterada en infecciones recurrentes.
Mejora de la microcirculación: aumenta el flujo sanguíneo local, lo que potencia la oxigenación de los tejidos y el reclutamiento de células inmunes.
Acción antimicrobiana indirecta: si bien la luz LED no elimina directamente al hongo Candida albicans, mejora las condiciones del entorno vaginal, dificultando su proliferación.
RECOMENDACIONES GENERALES
- Usar ropa interior de algodón, no ajustada.
- Evitar jabones íntimos, duchas vaginales y toallas húmedas perfumadas.
- Mantener una adecuada higiene sin excesos.
- Controlar factores como el estrés, diabetes y obesidad.
- Usar preservativos si hay sospecha de reinfección por la pareja.
- Reforzar la dieta con alimentos que regulen el pH y la microbiota: yogur natural, kéfir, alimentos ricos en fibra.
- Evitar azúcares refinados, que favorecen el crecimiento de Candida.


DR. EDUARDO PANDIA ESTRADA
MÉDICO GINECÓLOGO-OBSTETRA
ESPECIALISTA EN GINECOLOGIA REGENERATIVA, ESTÉTICA Y FUNCIONAL
ESPECIALISTA EN MICROBIOTA Y DISBIOSIS VAGINAL
ESPECIALISTA EN TERAPIA HORMONAL INTELIGENTE