Muchas mujeres experimentan cambios en la sensibilidad y el placer sexual después de la menopausia, pero existen múltiples formas de mejorar ambos.
🔹 Por qué cambia la sensibilidad y el placer tras la menopausia
Durante la menopausia disminuyen los niveles de estrógenos, lo que puede causar:
- Sequedad y adelgazamiento de la mucosa vaginal (atrofia vaginal).
- Disminución de la elasticidad y flujo sanguíneo genital.
- Cambios en el deseo, excitación y capacidad de alcanzar orgasmos.
- Factores psicológicos (estrés, autoestima, pareja, imagen corporal).
💧 1. Cuidado físico local: lubricación y elasticidad
Lubricantes
- Usa lubricantes a base de agua o silicona durante las relaciones.
- Los de silicona duran más, pero no deben combinarse con juguetes de silicona.
Hidratantes vaginales
- Se usan varias veces por semana, no solo durante el sexo.
- Ejemplos: ácido hialurónico, glicerol, vitamina E, productos sin fragancias ni alcohol.
Estrógenos locales
- En crema, óvulos o anillos vaginales (por prescripción médica).
- Mejoran la humedad, el grosor y la sensibilidad de la mucosa sin afectar mucho al resto del cuerpo.
🌿 2. Terapias hormonales y no hormonales
- Terapia hormonal sistémica (THS): puede mejorar el deseo y la respuesta sexual si se usa adecuadamente (requiere control médico).
- Alternativas no hormonales: ospemifeno (modulador de estrógenos), DHEA vaginal, fitoestrógenos o suplementos naturales (consultar siempre al médico).
💪 3. Ejercicios y estimulación
- Ejercicios de Kegel: fortalecen el suelo pélvico, aumentan la circulación y mejoran la sensibilidad.
- Masaje y autoexploración: redescubrir el cuerpo con calma, sin presión, ayuda a reentrenar las sensaciones.
- Uso de juguetes sexuales: vibradores o succionadores pueden reactivar la sensibilidad y la irrigación sanguínea.
❤️ 4. Deseo, pareja y mente
- La comunicación abierta con la pareja es clave.
- Juegos previos más largos y variados ayudan a compensar la menor lubricación natural.
- La terapia sexual o sexología clínica puede ser muy útil para trabajar deseo, autoestima y redescubrimiento del placer.
- Practicar mindfulness o meditación erótica aumenta la conexión cuerpo-mente y la percepción de placer.
🌸 5. Estilo de vida
- Ejercicio regular: mejora el flujo sanguíneo y el estado de ánimo.
- Dieta saludable y peso equilibrado: apoyan el equilibrio hormonal.
- Evitar tabaco y alcohol en exceso: afectan la circulación y la respuesta sexual.
- Dormir bien y manejar el estrés también influye directamente en el deseo.
Identificar los FACTORES DE RIESGO que afectan la sensibilidad y el placer sexual tras la menopausia es clave para poder prevenirlos o tratarlos.
Factores hormonales y fisiológicos
Durante y después de la menopausia, la caída de estrógenos y andrógenos provoca varios cambios:
| Factor | Efecto principal |
| Disminución de estrógenos | Sequedad vaginal, adelgazamiento de la mucosa, menor lubricación y sensibilidad. |
| Reducción de testosterona | Disminución del deseo sexual y de la intensidad del orgasmo. |
| Menor flujo sanguíneo genital | Menor excitación física y retraso en la respuesta sexual. |
| Atrofia vaginal o síndrome genitourinario de la menopausia (SGM) | Dolor o ardor durante las relaciones, lo que reduce el placer y la frecuencia sexual. |
| Incontinencia urinaria o debilidad del suelo pélvico | Vergüenza, incomodidad o disfunción sexual. |
Factores psicológicos y emocionales
| Factor | Efecto principal |
| Estrés y ansiedad | Disminuyen el deseo y la lubricación natural. |
| Depresión o cambios de ánimo | Reducción del interés sexual y la energía. |
| Baja autoestima o imagen corporal negativa | Evitación del contacto sexual o dificultad para relajarse. |
| Problemas de pareja o comunicación deficiente | Disminución del deseo y satisfacción sexual. |
| Historial de trauma sexual o emocional | Puede reactivarse durante los cambios hormonales. |
Factores médicos y medicamentosos
| Factor | Efecto principal |
| Diabetes o enfermedades cardiovasculares | Afectan la circulación y la función nerviosa en la zona genital. |
| Trastornos tiroideos o metabólicos | Desequilibrio hormonal que afecta el deseo. |
| Medicamentos antidepresivos (ISRS), antihipertensivos o ansiolíticos | Pueden reducir la libido o dificultar el orgasmo. |
| Cirugías pélvicas o tratamientos oncológicos | Cambios anatómicos, nerviosos o emocionales. |
Factores de estilo de vida
| Factor | Efecto principal |
| Sedentarismo | Menor flujo sanguíneo y tono muscular pélvico. |
| Tabaquismo | Reduce la irrigación genital y acelera la atrofia vaginal. |
| Consumo excesivo de alcohol | Disminuye la excitación y la respuesta física. |
| Dieta pobre en antioxidantes o grasas saludables | Afecta la producción hormonal y la salud de tejidos. |
| Falta de sueño | Aumenta el estrés y altera el equilibrio hormonal. |
Factores relacionales y sociales
- Falta de intimidad o comunicación con la pareja.
- Falta de privacidad o tiempo para el encuentro sexual.
- Creencias culturales o religiosas que asocian la sexualidad con la juventud.
- Dificultad para acceder a atención médica especializada en salud sexual femenina.
TRATAMIENTO QUE OFRECEMOS
La medicina regenerativa se está utilizando cada vez más para tratar los cambios sexuales y genitales posmenopáusicos, especialmente cuando los tratamientos convencionales (lubricantes o estrógenos locales) no son suficientes.
ESTROFEM DUO (CREMA TRANSDÉRMICA)
Útil para tratar y prevenir los sofocos (bochornos; fuerte sensación repentina de calor y sudoración) en mujeres que están experimentando la menopausia (cambio de vida; fin de los periodos menstruales mensuales). Terapia de reemplazo hormonal.

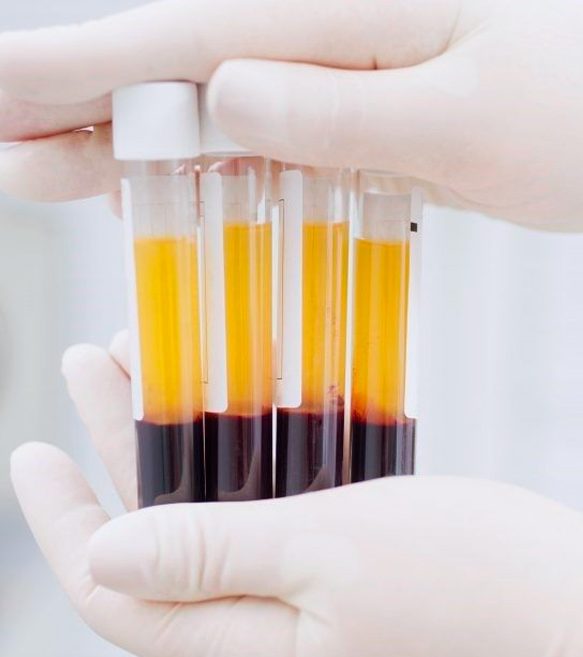
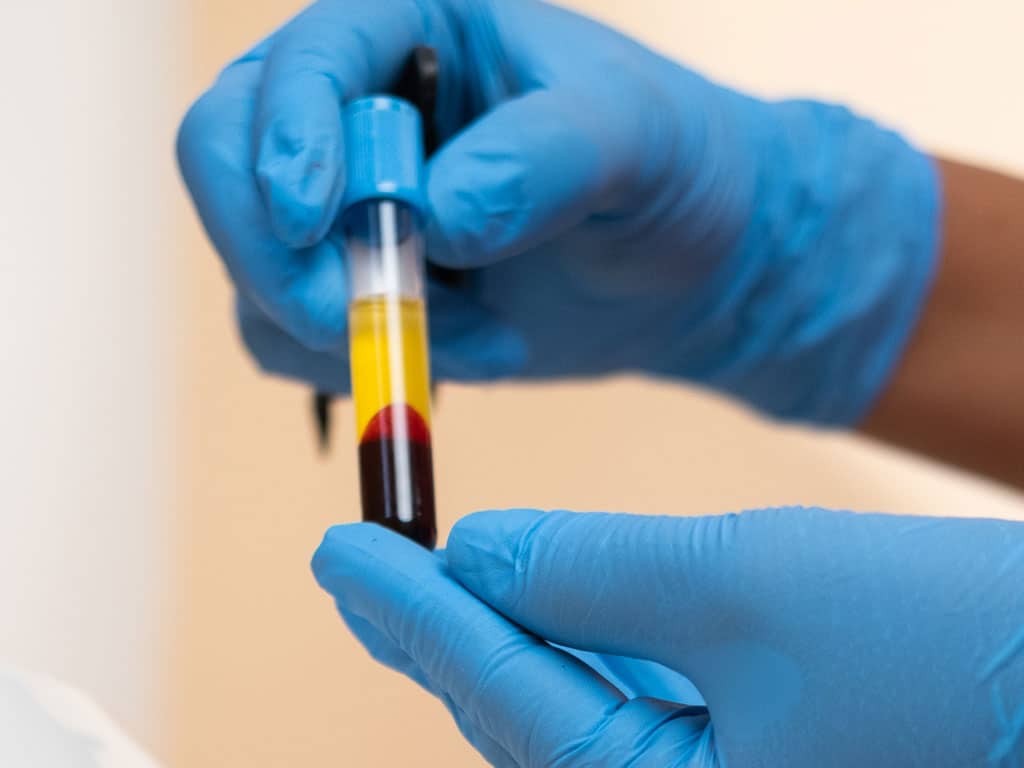
PLASMA RICO EN PLAQUETAS (PRP) — “O-SHOT” O BIOESTIMULACIÓN VAGINAL
Se obtiene una pequeña muestra de sangre de la paciente, se centrifuga y se inyecta el concentrado de plaquetas (rico en factores de crecimiento) en la pared vaginal y/o el clítoris.
Mecanismo:
Los factores de crecimiento estimulan la regeneración del tejido, el colágeno, la vascularización y la sensibilidad nerviosa.
Beneficios reportados:
- Mejora la lubricación y elasticidad vaginal.
- Aumenta la excitación y la capacidad orgásmica.
- Disminuye el dolor o ardor durante las relaciones.
- Puede mejorar síntomas del síndrome genitourinario de la menopausia y la incontinencia leve.
Limitaciones / evidencia:
- Resultados prometedores, pero los estudios aún son pequeños y heterogéneos.
- Puede requerir sesiones repetidas (cada 6–12 meses).
- Riesgo bajo: pequeños hematomas, ardor leve, rara infección.
TERAPIA CON LÁSER VAGINAL (CO₂ FRACCIONADO)
Aplicación controlada de energía láser en la mucosa vaginal para inducir remodelación del colágeno y regeneración epitelial.
Evidencia:
- Mejora demostrada en sequedad, dispareunia y atrofia vaginal.
- Algunos estudios reportan mejor sensibilidad y satisfacción sexual.
- En 2018, la FDA advirtió sobre el uso indiscriminado y exige que se realice solo en manos expertas y con indicación médica.
Ventajas:
- No invasivo, sesiones rápidas.
- Efecto prolongado (6–12 meses).
Desventajas / riesgos:
- Irritación, ardor o secreción leve temporal.
- No debe usarse en infecciones activas o tejidos atróficos severos sin preparación previa

RADIOFRECUENCIA VAGINAL
Emite energía térmica controlada para estimular colágeno y aumentar el flujo sanguíneo.
Beneficios: Lubricación, tono vaginal, orgasmo más intenso.
Evidencia: buena en tono y lubricación, más limitada en placer sexual directo.

COMBINACIONES TERAPÉUTICAS
Nuestros especialistas usan PRP + láser o radiofrecuencia + estrógenos locales, logrando resultados sinérgicos:
- Mejora estructural (colágeno + mucosa).
- Estimulación funcional (lubricación + sensibilidad).

Consejo de tú Ginecólogo
Lo más importante antes de decidir cualquier tratamiento para mejorar la sensibilidad y el placer sexual tras la menopausia es seguir el consejo de tu ginecólogo La sexualidad después de la menopausia no se pierde, se transforma. Con tratamiento médico y autoconocimiento, puedes recuperar la sensibilidad, el placer y la confianza.
Puedes comunicarte con nosotros:
- Mujeres postmenopáusicas con sequedad, dispareunia o pérdida de placer que no responden a tratamientos convencionales.
- Aquellas que no pueden usar estrógenos (por antecedentes de cáncer hormonosensible).
- Pacientes que desean opciones más naturales o regenerativas.

DR. EDUARDO PANDIA ESTRADA
MÉDICO GINECÓLOGO-OBSTETRA
ESPECIALISTA EN GINECOLOGIA REGENERATIVA, ESTÉTICA Y FUNCIONAL
ESPECIALISTA EN MICROBIOTA Y DISBIOSIS VAGINAL
ESPECIALISTA EN TERAPIA HORMONAL INTELIGENTE